Abordaje de infecciones respiratorias en Centros para Personas Mayores
Ahora que estamos iniciando la campaña de vacunación antigripal y los cambios estacionarios que nos anuncian la inmediatez de la llegada de las infecciones de vías respiratorias, viene bien conocer este documento de consenso de varias sociedades científicas (Geriatría, Medicina Interna, Neumología, Urgencias, Quimioterapia, Enfermedades infecciosas y microbiología, hospitalización a domicilio) sobre el abordaje de la neumonía adquirida en la comunidad en el paciente anciano.

Fuente: Armando G Alonso (Flickr)
Las infecciones de vías respiratorias bajas constituyen las infecciones más prevalentes en los Centros Gerontológicos y en Hospitales de media estancia, con una alta morbimortalidad asociada. En el paciente anciano, especialmente en aquel con criterios de fragilidad, supone una causa muy relevante de discapacidad y mortalidad. Previamente se clasificaba la neumonía como adquirida en la comunidad o nosocomial, posteriormente se introdujo el concepto de neumonía asociada a los cuidados sanitarios para identificar a aquellos pacientes que se encuentran institucionalizados, en centros de larga estancia, unidades de hemodiálisis, hospitales de día, o la presencia de hospitalización al menos 48 horas en los últimos 3 meses, al modificarse la etiología y los factores de riesgo de dicha población. Todo ello tiene una gran relevancia al influir en los tratamientos empíricos adecuados, siendo conscientes de que constituyen nichos de producción de microorganismos multiresistentes, por lo que es imprescindible potenciar medidas de uso racional de antibióticos, así como una adecuada coordinación de los diferentes recursos para garantizar la mejor calidad asistencial.
Como factores de riesgo de aspiraciones, principal causa de fallecimiento de pacientes con demencia o discapacidad avanzada, está la presencia de patologías del sistema nervioso central (demencia, ACV, Parkinson), broncopatía crónica, uso de neurolépticos o inhibidores de la bomba de protones, patología esofágica y aparición de vómitos previamente. Como patógenos de especial atención están aquellos productores de betalactamasa de amplio espectro (BLEE), que los hace resistentes a varios antibióticos, a tener en cuenta si se da la presencia de diabetes, uso previo de antibióticos, hospitalizaciones recientes, infecciones urinarias de repetición o portador de sondaje vesical; o la sospecha de Pseudomona aeruginosa en caso de presencia de EPOC grave, bronquiectasias colonizadas o ingreso previo en vigilancia intensiva.
En el documento se establece una clasificación de los pacientes como no frágiles o con criterios de fragilidad leve (independiente funcionalmente, la neumonía produce un gran impacto funcional y/o cognitivo agudo) o moderado severo (dependiente previamente, clasificado habitualmente como paciente geriátrico, conociendo el grado de dependencia) lo que incide en la importancia de la valoración geriátrica integral en todos los recursos. El conocer el impacto del proceso infeccioso en la capacidad funcional y en el desarrollo de un delirium transitorio o permanente, hace que dichas variables cobren especial relevancia en su monitorización y prevención, pues de ello depende fundamentalmente la calidad de vida de la persona anciana.

Fuente: .Bambo. (Flickr)
Se identifican escalas de cribado para evaluar aquel anciano de alto riesgo a nivel de urgencias (Identification of Senior at Risk ISAR, Triage Risk Screening Tool TRST), y aquellas herramientas como la escala CURB (confusión, urea, taquipnea, hipotensión) o la Pneumonia Severity Index PSI que mejoran la clásica escala de Fine que pondera en gran medida la edad en la toma de decisiones, aunque no se tiene en cuenta el grado de hipoxemia o la capacidad funcional.
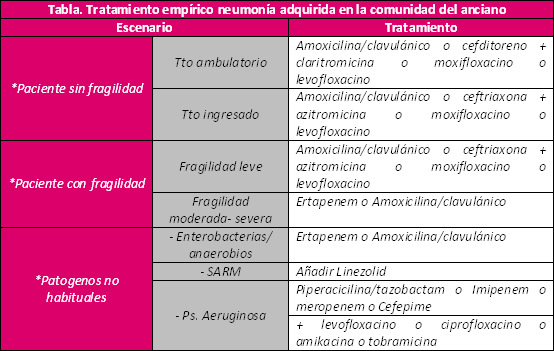
En el documento se menciona la importancia del conocimiento de las resistencias bacterianas en el medio donde se producen, siendo de gran importancia la cooperación con los servicios de microbiología para conocer el espectro antibiótico más favorable. En nuestro medio la resistencia antibiótica del Streptococco pneumoniae (principal causante de complicaciones graves) es del 3% para amoxicilina, 22% macrólidos, 3-10% fluoquinolonas y debe tenerse en cuenta la sensibilidad disminuida a betalactámicos del neumococo en ancianos, EPOC, alcohólicos, inmunodeprimidos, contacto con niños en guarderías o tratamiento betalactámico los tres meses previos o ingresos hospitalarios previos. Los microorganismos de neumonía atípica o patógenos intracelulares son menos frecuentes, pero en caso de no poder descartarse la presencia de Legionella debe incluirse un macrólido. En el anciano los cambios a nivel renal modifican las dosis terapéuticas y tóxicas, así como el conocimiento de las interacciones medicamentosas especialmente en aquellos polimedicados que puede repercutir en la seguridad del tratamiento instaurado. También hay que incidir especialmente no sólo en el espectro antibiótico, sino también en el control nutricional y una adecuada hidratación, oxigenoterapia, movilización precoz y prevención de la enfermedad tromboembolica como del delirium, así como un manejo adecuado previamente en los grupos de riesgo de la disfagia y una correcta higiene bucodental. El tiempo de duración del tratamiento debe ser de 7 a 10 días, en caso de presencia de Pseudomona prolongarlo a 14 días y también prolongarlo si complicaciones o cobertura antibiótica inadecuada. A veces todo lo que se puede hacer no se debe hacer, por ello tras una valoración adecuada en algunos casos debe priorizarse el tratamiento paliativo, optimizando la toma de decisiones con los cuidadores y decidir el recurso más idóneo para el paciente geriátrico.
González del Castillo J, et al. Guía de consenso para el abordaje de la neumonía adquirida en la comunidad en el paciente anciano. Rev Esp Geriatr Gerontol. 2014. http://dx.doi.org/10.1016/j.regg.2014.04.002


.png)